RSV是一種非常容易傳播的病毒,是導致嬰兒嚴重肺部感染的主要原因1-2。

RSV如何傳播?
RSV透過接觸患者的分泌物或飛沫傳播,包括經由咳嗽、打噴嚏,以及密切的身體接觸,例如擁抱和親吻3 。
RSV病毒可在玩具、嬰兒床和餐具等堅硬表面上存活數小時。若嬰兒接觸這些表面後再觸摸眼睛、鼻子或口腔,就可能受到感染2-3 。
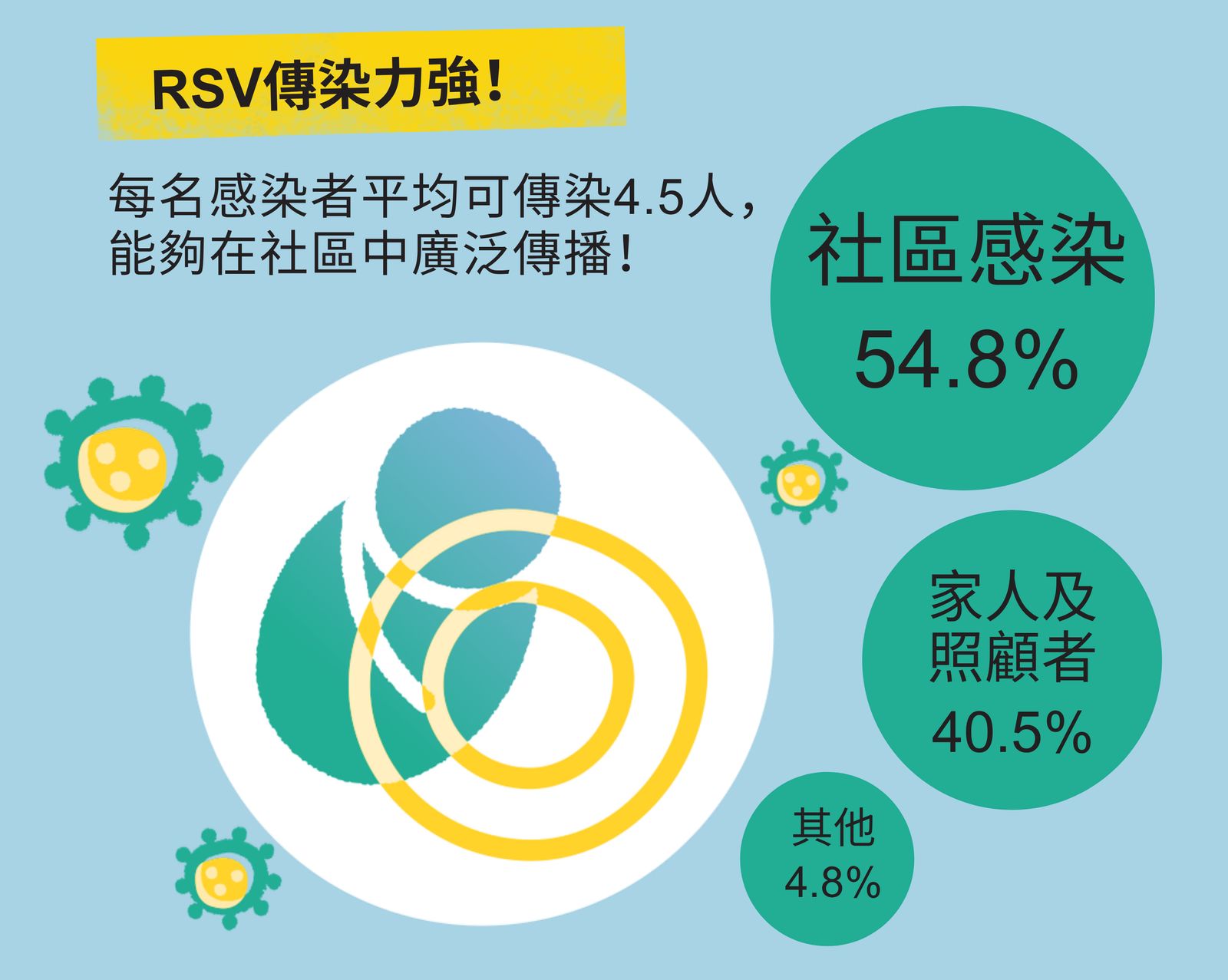
在香港,RSV感染全年均有發生⁵ ,其傳染性比流感高出四倍6-7 。
任何人都可能成為帶菌者
RSV傳染力強!每名RSV感染者平均可傳染 4.5 人6 ,能夠在社區中廣泛傳播8-10!
RSV感染會引起類似感冒的症狀2 。 大多數人並不自知已感染了RSV,因此更容易將病毒傳播給他人2-4 。
嬰兒通常在育嬰院(託兒所)、遊樂場所等地感染 RSV,也可能被在學校等外部環境中感染RSV的年長兄弟姊妹身上傳染3。換句說話,他們不會出現疾病的徵兆或症狀,但仍能將病毒傳染給他人3 。
一般來說,健康的成年人比高風險群體(例如嬰兒、年長患者和免疫系統較弱的人)較低機會出現RSV症狀11。

如何幫助保護嬰兒免受RSV影響
保持良好的個人和環境衞生5
勤洗手,避免碰觸臉部
打噴嚏和咳嗽時用紙巾或手肘遮擋
經常消毒常接觸的表面,玩具和餐具
如果孩子不適,應留在家中
RSV有别於其他病毒,並沒有針對性的抗病毒藥物,醫生只能夠提供紓緩性治療。
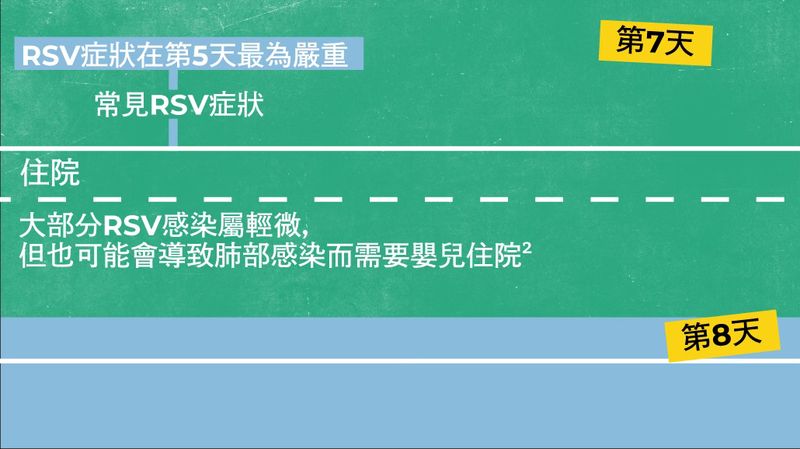
雖然大部分RSV感染屬輕微,但嚴重疾病可能迅速發展2-4,12,並可能影響任何嬰兒13-19,因此採取預防措施以降低RSV傳播風險是非常重要的。
預防性抗體,守護嬰兒健康,遠離RSV嚴重感染!
由於嬰兒的免疫系統尚未成熟,難以有效抵抗病毒,這時預防性抗體能夠為嬰兒提供即時保護。
- 預防性抗體就像我們自身的抗體,與免疫系統一起運作,提升免疫系統對抗病毒的能力。
- 當病毒進入肺部時,這些預防性抗體就會黏附在病毒的表面,協助免疫系統抵抗病毒對肺部入侵。
- 預防性抗體是一種增強型保護措施,為嬰兒能夠提供快速、直接的防護。
免疫力是指人體自身的防御機制,抵御外來病原微生物(如:細菌,病毒),分為以下兩種:
- 主動免疫: 通過自身免疫系統的反應來獲得的免疫20(如:疫苗接種)
- 被動免疫: 是將現成的抗體轉移或注射到免疫力較弱者體內20,(如母體抗體透過胎盤傳給嬰兒或預防性抗體注射)

若您對孩子的健康狀況有疑慮,請尋求醫生意見。
RSV症狀完整指南: 從初期到嚴重階段
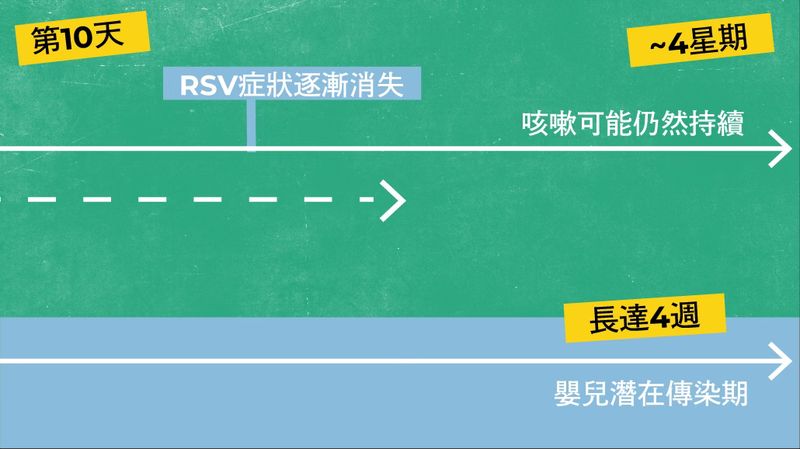
RSV傳染期
RSV患者在症狀出現前數天已可能具有傳染力3 。
RSV傳染期通常為 3 至 8 天,但有些嬰兒即使在症狀消失後,仍具有傳染性長達 4 週 3。
嬰兒RSV疾病發展階段3,21

資料來源:Eiland L. 2009及美國疾病管制與預防中心 (CDC)
若您對孩子的健康狀況有疑慮,請尋求醫生意見。
請注意:這只是RSV常見的發病說明圖,但不同患者的發病時間和症狀可能會有所不同。
RSV最常見問題的解答
腳註與參考資料
呼吸道合胞病毒 (RSV)
1. Chatterjee A et al. Infect Dis Ther 2021; 10: S5–S16.
2. Piedimonte G and Perez MK. Pediatr Rev 2014; 35(12): 519–530.
3. Centers for Disease Control and Prevention (CDC). Symptoms of RSV. Available at: https:// www.cdc.gov/rsv/symptoms/. (Accessed: July 2025).
4. Coultas JA et al. Thorax 2019; 74(10): 986–993.
5. Centre for Health Protection (DoH HK). Respiratory Syncytial Virus Infection 2025. Available at https://www.chp.gov.hk/en/healthtopics/content/24/36.html (Accessed: July 2025).
6. Reis J and Shaman J. Infect Dis Model 2018; 3: 23–34.
7. Liu L et al. Front Public Health 2021; 9(587425): 1–10.
8. Kombe IK.et al. Sci Rep. 2021;11:1463.
9. Thomas E et al. J Infect Dis. 2021;223(5): 811-817.
10. Hall CB, et al. N Engl J Med. 1976 Feb 19;294(8):414-9
11. Kaler J et al. Cureus 2023; 15: e36342.
12. Smyth RL and Breary SP. Encyclopedia of Respiratory Medicine. Bronchiolitis, Elsevier Ltd. 2006.
13. Demont C et al. BMC Infect Dis 2021; 21(1): 730.
14. Sanchez-Luna M et al. Curr Med Res Opin 2016; 32(4): 693‒698.
15. Kobayashi Y et al. Pediatr Int 2021; 64(1): e14957.
16. Hartmann K et al. J Infect Dis 2022; 226(3): 386‒395.
17. Yu J et al. Emerg Infect Dis 2019; 25(6): 1127‒1135.
18. Thwaites R et al. Eur J Pediatr 2020; 179(5): 791‒799.
19. Arriola C et al. J Pediatric Infect Dis Soc 2020; 9(5): 587–595 (Suppl Appendix).
20. Red Book: 2024–2027 Report of the Committee on Infectious Diseases By: Committee on Infectious Diseases, American Academy of Pediatrics Edited by: David W. Kimberlin, MD, FAAP, Ritu Banerjee, MD, PhD, FAAP, Elizabeth D. Barnett, MD, FAAP, Ruth Lynfield, MD, FAAP, Mark H. Sawyer, MD, FAAP. Available at https://doi.org/10.1542/9781610027373 (Accessed: July 2025).
21. Eiland LS. J Pediatr Pharmacol Ther 2009; 14(2): 75–85.