Éradiquer les maladies inflammatoires de type 2
Les scientifiques de Sanofi font tout leur possible pour calmer les réponses immunitaires virulentes à l’origine de nombreuses maladies systémiques et chroniques.
Les personnes atteintes de maladies apparemment sans lien les unes avec les autres peuvent vivre des expériences similaires en raison d’un facteur commun : une inflammation excessive de type 2, causée par une réponse immunitaire normale aux allergènes et aux infections. Cependant, lorsqu’elle est excessive, cette réponse peut provoquer des maladies inflammatoires telles que l’asthme, la dermatite atopique (eczéma), la rhinosinusite chronique avec polypes nasaux, l’œsophagite à éosinophiles (maladie digestive chronique et dégénérative), ou même certaines allergies liées à l’environnement.
« L’immunité de type 2 est naturellement induite en cas d’infection parasitaire ou d’exposition environnementale dangereuse, mais une inflammation excessive de ce type peut s’avérer nuisible et avoir un impact redoutable sur la qualité de vie », explique Frank Nestle, directeur scientifique de Sanofi. « Elle peut provoquer des crises d’asthme imprévisibles, parfois mortelles, des démangeaisons débilitantes en cas de dermatite atopique et la perte du goût et de l’odorat chez les personnes atteintes de polypes nasaux. »
Les personnes présentant des formes de maladies inflammatoires de type 2 se voient souvent prescrire un traitement à base d’immunosuppresseurs à large spectre thérapeutique. Celui-ci soulage les douleurs, mais peut également affecter les capacités de surveillance immunologique - système de sécurité de l’organisme capable d’identifier les agents pathogènes tels que les bactéries, les virus, voir même les cellules précancéreuses et cancéreuses.
Facteurs génétiques et environnementaux
Pour les scientifiques qui étudient le mécanisme d’inflammation excessive de type 2, le principal enjeu porte sur le nombre et la complexité des maladies en cause. En effet, les facteurs environnementaux et génétiques sont étroitement liés et varient pour chaque personne.
« L’inflammation de type 2 est systémique, mais peut apparaître dans différents tissus en fonction de la biologie et de l’environnement du patient. Nos recherches visent à déterminer les types de cellules et les voies d’accès exacts, et à comprendre comment les cibler sans affecter le système immunitaire dans son ensemble », ajoute M. Nestle.
Atténuer la réponse immunitaire
À chaque étape, les scientifiques ont cartographié les cellules et protéines impliquées dans la réponse immunitaire de type 2 afin d’élaborer de nouveaux traitements. Un moment marquant de cette exploration a été la découverte de la communication intercellulaire, phénomène qui permet d’activer la réponse immunitaire ou l’inflammation en libérant des protéines appelées interleukines. Certaines interleukines activent l’inflammation de type 2, alors que d’autres peuvent activer d’autres types d’inflammation.
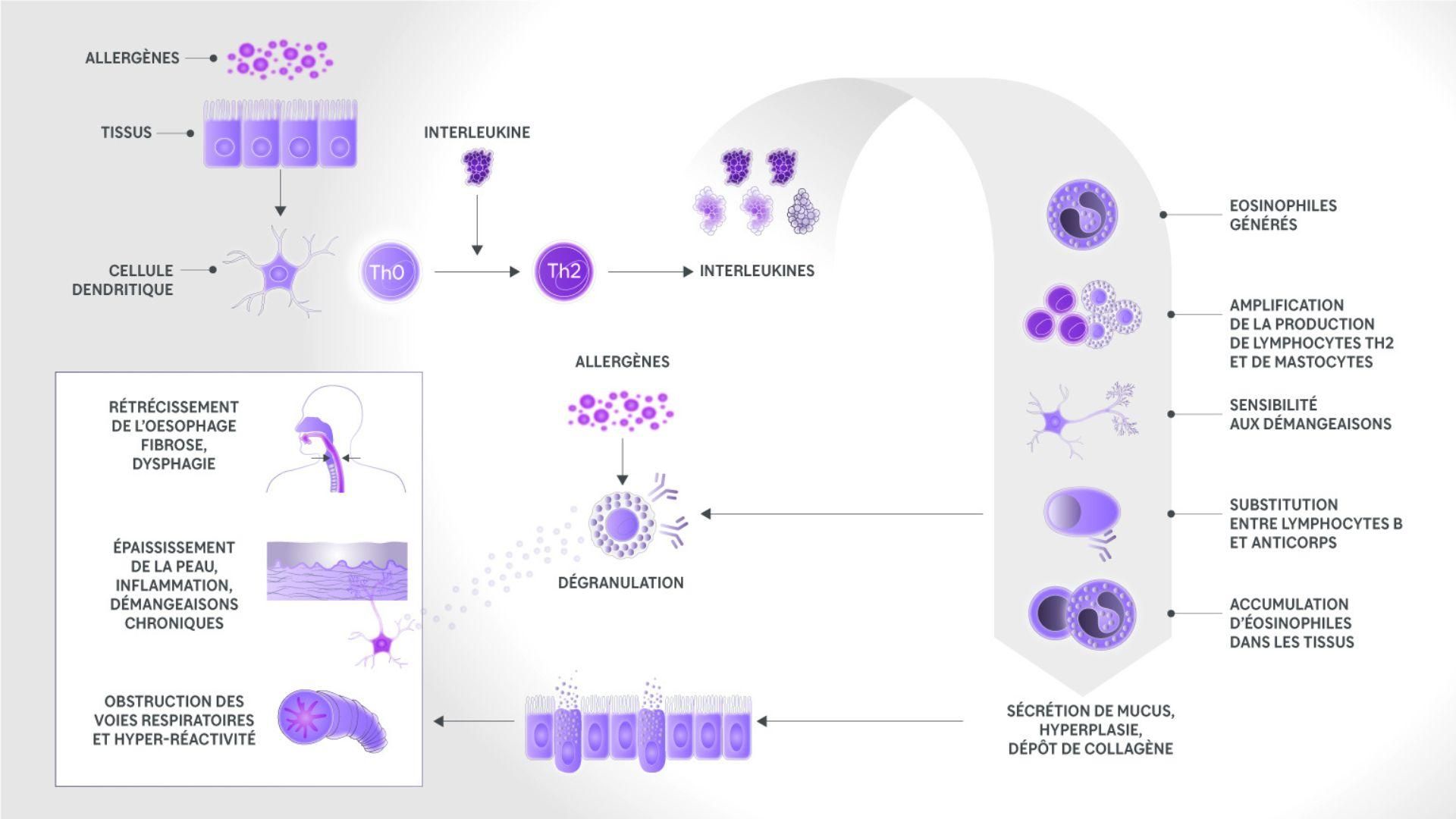
La réponse à une inflammation de type 2
Les interleukines entrent en action lorsque les cellules immunitaires sentinelles de l’organisme (appelées cellules dendritiques) détectent des allergènes. Dans une série d’interactions biologiques, elles :
- amplifient la production et l’activation des globules blancs ;
- activent les cellules immunitaires appelées mastocytes, qui produisent des histamines et d’autres médiateurs allergiques ;
- provoquent une inflammation de tissus spécifiques, par exemple au niveau de la peau et des voies respiratoires ;
- provoquent des modifications des tissus telles qu’un gonflement, des démangeaisons, des douleurs ou la production de mucus dans les voies respiratoires.
Cela peut déclencher un cercle vicieux : les tissus ainsi endommagés sont davantage sujets aux infections, ce qui peut provoquer de nouvelles inflammations.
Double pharmacologie
De nombreuses cellules immunitaires impliquées dans l’inflammation de type 2 présentent des récepteurs à leur surface qui permettent aux deux interleukines spécifiques de s’y arrimer. Les chercheurs de Regeneron Pharmaceuticals ont observé que ces récepteurs suivaient un schéma précis, et ils ont découvert comment le perturber. Cette étude a donné naissance à une nouvelle approche : empêcher ces deux interleukines de se lier aux récepteurs des cellules immunitaires.
L’inflammation de type 2 agit principalement comme protection contre les infections parasitaires. L’idée est de la supprimer sans impacter les autres réponses immunitaires contre les bactéries et les virus.
« Nous voulons vraiment venir en aide aux personnes atteintes d’une inflammation de type 2 excessive », explique Naimish Patel, responsable du développement thérapeutique pour l’immunologie et le traitement des inflammations chez Sanofi. « Nous concentrons nos efforts sur la mise en place d’une double attaque : tout d’abord, empêcher les cellules immunitaires de déclencher l’inflammation, et ensuite calmer la réaction en aval qui cause les symptômes de démangeaison et de respiration sifflante. Le tout, sans affecter le système immunitaire dans son ensemble. »
Immunologie inspirée
Cette approche a constitué un tournant dans notre R&D sur l’inflammation de type 2. Elle nous a permis d’étendre nos recherches en combinant les études précliniques, cliniques et les données de vie réelle.
« Les chercheurs de Sanofi et de Regeneron explorent de nouveaux remèdes contre ces maladies en s’appuyant sur un large éventail d’expertises biologiques et cliniques, des partenariats innovants et une boîte à outils technologiques exceptionnelle », explique le Dr. Paul Rowe, responsable du service de médecine et d’immunologie Monde chez Sanofi. « Nous tentons de comprendre les éléments à l’origine de cette inflammation excessive pour pouvoir faire une différence durable dans la vie des patients en élaborant des moyens de prévention et des remèdes contre diverses maladies débilitantes avec une inflammation sous-jacente de type 2 ».
En savoir plus

Le lien avec l’inflammation de type 2
Références
- Gandhi NA, Bennett BL, Graham NM, et al. Targeting key proximal drivers of type 2 inflammation in disease. Nature reviews. Drug Discovery. 2016 Jan;15(1):35-50. DOI: 10.1038/nrd4624
- Gandhi NA, Pirozzi G, Graham NMH. Commonality of the IL-4/IL-13 pathway in atopic diseases. Expert Review of Clinical Immunology. 2017 May;13(5):425-437. DOI: 10.1080/1744666x.2017.1298443
- Nair MG, Guild KJ, Artis D. Novel effector molecules in type 2 inflammation: lessons drawn from helminth infection and allergy. Journal of Immunology (Baltimore, Md. : 1950). 2006 Aug;177(3):1393-1399. DOI: 10.4049/jimmunol.177.3.1393
- Webb LM, Tait Wojno ED. Notch Signaling Orchestrates Helminth-Induced Type 2 Inflammation. Trends in Immunology. 2019 Jun;40(6):538-552. DOI: 10.1016/j.it.2019.04.003